Der er ikke sat tilstrækkeligt med ekstra penge af til at gennemføre regeringens stort anlagte sundhedsreform på en succesfuld måde, vurderer professor emeritus og sundhedsøkonom Jes Søgaard.
– Det er en reform, der er rig på ambitioner, men fattig på kroner. Sundhedsreformen er underfinansieret, og det er ærgerligt, for der er meget godt i reformen, konstaterer Jes Søgaard. Han understreger samtidig, at det er et økonomisk hårdt presset sundhedsvæsen, der står over for at gennemføre den omfattende reform.
Regeringen selv lover, at reformen indeholder en “historisk stor investeringsmotor”, der frem mod 2030 vil løfte sundhedsudgifterne med 6,356 milliarder kroner.
Regeringen fremlagde i september 2024 sit udspil til sundhedsreform. I november 2024 lavede regeringen en politisk aftale om reformen med Danmarksdemokraterne, SF, Konservative og Radikale. De centrale elementer i reformen er:
Lægereform: Alle borgere skal have egen læge tæt på. Det kan enten være en praktiserende læge, en offentlig klinik eller en klinik drevet af en virksomhed. Der skal uddannes flere almenmedicinske læger. Læger i områder med stor sygdomsbelastning skal have færre patienter og mere i løn. Der bliver stop for nye lægeklinikker i områder med høj lægedækning.
Der skal uddannes flere læger i Esbjerg, Aalborg og Køge.
Der skal også uddannes flere speciallæger i blandt andet psykiatri.
Praktiserende speciallæger skal fordeles bedre over landet. Loft over speciallæger på universitetshospitalerne.
Kronikerpakker: I lighed med kræftpakkerne vil regeringen indføre nye behandlingspakker for borgere med kronisk sygdom. De skal sikres en pakke af sundhedsindsatser samlet i en individualiseret behandlingsplan. Egen læge vil være ansvarlig for den konkrete plan og være tovholder for det samlede forløb.
De første grupper, der tilbydes kronikerpakker, er mennesker med lungesydommen KOL samt patienter med kroniske lænderygsmerter. Derefter følger kronikerpakker for mennesker med type 2-diabetis, hjertesyndomme og komplekse multisygdomme.
Flere nære sundhedstilbud: Det nære sundhedsvæsen tæt på borgerne skal udbygges. Blandt andet skal der etableres regionale hjemmebehandlingsteams med sundhedsansatte, der kan køre ud til borgeren med særlige behov.
Der skal være fast tilknyttede læger på botilbud.
Der skal arbejdes med flere digitale løsninger i borgernes eget hjem.
Ny folkesundhedslov skal styrke kommunernes arbejde med forebyggelse.
Ny struktur: Vi går fra fem til fire regioner, der bevarer det primære ansvar for sundhedsvæsenet. Region Hovedstaden og Region Sjælland sammenlægges til en region.
17 nye sundhedsråd i regionerne skal udvikle nære sundhedstilbud i det område, de dækker, herunder behandling i eget hjem. Rådene får egne penge, råd i områder med store sundhedsproblemer og mange ældre får flere penge. I sundhedsrådene er medlemmer fra både regioner og kommuner.
Regionerne og sundhedsrådene overtager en række sundhedsopgaver fra kommunerne, såsom midlertidige pladser med sundhedsfaglige indsatser og akutsygepleje til eksempelvis ustabile patienter.
Staten får ansvaret for at lave en national sundhedsplan, der skal sikre en strategisk retning for sundhedsvæsenet.
Der nedsættes et nationalt prioriteringsråd, som skal sikre mest sundhed for pengene.
Psykiatrien skal i højere grad integreres i det øvrige sundhedsvæsen.
Sundhedsreformen træder i kraft den 1. januar 2027. I 2025 og 2026 vedtages den omfattende lovgivning, der er en konsekvens af reformen. I 2026 nedsættes også forberedende sundhedsråd.
Det lyder af mange penge, men det skal holdes op imod, at det samlede sundhedsvæsen koster omkring 278 milliarder kroner om året, heraf 232 milliarder skattefinansierede sundhedskroner. Så reformløftet i 2030 udgør 2,7 procent. Ydermere er 2,733 milliarder kroner heraf penge, som Finansministeriet allerede har reserveret til det såkaldte demografiske træk, altså at vi som befolkning bliver ældre og dermed dyrere for sundhedsvæsenet. Så i virkeligheden er der kun tre til fire milliarder “nye” penge, forklarer Jes Søgaard.
Tre til fire milliarder kroner rækker ikke langt i forhold til de mange store og gode initiativer i sundhedsreformen, vurderer han.
Et helt centralt element i reformen er at sikre lægedækning i hele landet inklusiv de yderområder, der i dag lider under stor lægemangel. Der skal blandt andet uddannes og ansættes 1500 flere almenmedicinske læger, og læger i områder med stor sygdomsbelastning skal have færre patienter og mere i løn. Der bliver samtidig stop for nye lægeklinikker i områder med høj lægedækning.
– Regeringen vil sikre praktiserende læger over hele landet, også områder som Lolland, Falster, Vestsjælland og andre steder, der i dag har stor mangel på læger. Men det kan godt gå hen og blive dyrt. Politikerne skal have noget at lokke med for at få lægerne til frivilligt at flytte væk fra storbyerne. Vi ved, at akademikere ofte er gift med akademikere og helst vil bo i de større byer, hvor der er job til ægtefællen, og hvor de har deres netværk, siger Jes Søgaard.
Ingen ved, om det bliver billigere
En forudsætning for reformen er en antagelse om, at det vil blive billigere, når en række opgaver, der i dag varetages på sygehusene, bliver flyttet ud til de praktiserende læger og andre dele af det nære sundhedsvæsen tæt på borgerne.
– Men vi ved ikke, om det reelt bliver billigere. Især i en overgangsperiode kan det blive en dyr omstilling. Men der er ikke sat en krone af til det, konstaterer den anerkendte sundhedsøkonom. Han oplyser, at i en del andre lande foregår flere behandlinger uden for sygehusene, uden at de af den grund har lavere sundhedsudgifter.
Andre hovedelementer i reformen er indførelse af pakkeforløb for fem grupper af kronisk syge, oprettelse af 17 nye sundhedsråd, der får ansvar for både drift af sygehuse og opbygning af det nære sundhedsvæsen i lokalområderne, samt sammenlægning af Region Hovedstaden og Region Sjælland til en kæmpestor Region Østdanmark.
Når det gælder økonomien i sundhedsreformen, savner Jes Søgaard en analyse af, hvad der er behov for af ressourcer for at muliggøre og implementere de enkelte elementer i reformen, hvad hvert enkelt element vil betyde af udgifter for henholdsvis regioner og kommuner.
– Det får vi ikke. Vi får blot en tabel med stipulerede beløb år for år, hvor det ovenikøbet kan være svært at gennemskue, om det er gamle eller nye penge, konstaterer sundhedsøkonomen.
Fem år uden stigning i sundhedsudgifter
Jes Søgaards bekymring for, om der er afsat tilstrækkeligt med penge til at gennemføre sundhedsreformen, hænger sammen med den pressede situation, som sundhedsvæsenet står i efter mange års underfinansiering.
Han har set på de samlede danske sundhedsudgifter, der omfatter både sygehuse, praktiserende læger, speciallæger, tandlæger, ældrepleje, medicinudgifter og så videre.
– De samlede sundhedsudgifter totalt set per indbygger er ikke steget i perioden 2019-2024. I årene før fra 2010-2019 var der en mindre stigning på 4,5 procent, fortæller Jes Søgaard.
Spørgsmålet er, om vi overhovedet kan få implementeret en ambitiøs og rigtig sundhedsreform under dette urimelige kapacitetspres i hele sundhedsvæsenet.
Jes Søgaard, professor emeritus og sundhedsøkonom
Den meget lave stigning i sundhedsudgifterne er sket i en periode, hvor der er kommet langt flere ældre. Fra 2010 til 2024 er der kommet 227.655 flere ældre over 75 år. Alene i de fem sidste år af perioden fra 2019 til 2024 er der kommet 116.948 flere over 75 år.
Sundhedsforskning dokumenterer, at vores behov for sundhedsydelser stiger med alderen. Men selvom der er kommet næsten 117.000 flere ældre over 75 år i perioden fra 2019 til 2024, er sundhedsudgifterne altså ikke steget per indbygger.
Det hænger ikke sammen med regeringens løfte om, at sundhedsudgifterne skal stige, i takt med at der kommer flere ældre, fastslår Jes Søgaard.
Regeringen undervurderer effekt af flere ældre
– Finansministeriet undervurderer effekten af det demografiske træk. Dermed udhules den regionale sundhedsøkonomi, i takt med at danskerne bliver ældre, erklærer sundhedsøkonomen.
Han forklarer, at der er to mekanismer i forhold til, hvordan et stigende antal ældre, der lever længere, påvirker sundhedsudgifterne.
Den ene mekanisme er, at når vi bliver ældre, så dør vi senere, og dermed udskyder vi de ofte meget høje sundhedsudgifter, vi har i de sidste par leveår. Denne mekanisme svækker aldringens påvirkning på sundhedsudgifterne i en befolkning.
Den anden mekanisme består i, at over tid vokser sundhedsudgifterne hurtigere for borgere mellem 70 og 85 år end for yngre borgere. Denne mekanisme forstærker aldringens påvirkning af sundhedsudgifterne.
Begge mekanismer er bekræftet i forskning både fra Danmark og fra andre europæiske lande, oplyser Jes Søgaard.
– Men Finansministeriet har besluttet kun at indregne den første mekanisme, men altså ikke den anden mekanisme, der betyder højere sundhedsudgifter. Konsekvensen er, at regionerne slet ikke kompenseres for det reelle demografitræk. Dermed udhules den regionale sundhedsøkonomi i takt med, at danskerne bliver ældre, forklarer han og tilføjer:
– Derfor ser vi i dag nogle sygehuse og en praksissektor, der er enormt pressede på økonomi og ressourcer. Også ældreplejen er under hårdt pres og har en stor mangel på uddannede sosu’er. Der vil komme et kæmpe problem med at skaffe uddannet arbejdskraft til hele sundhedssektoren, men Finansministeriet undervurderer behovet for arbejdskraft i fremtiden. Spørgsmålet er, om vi overhovedet kan få implementeret en ambitiøs og rigtig sundhedsreform under dette urimelige kapacitetspres i hele sundhedsvæsenet.
Lavere sundhedsudgifter end andre lande
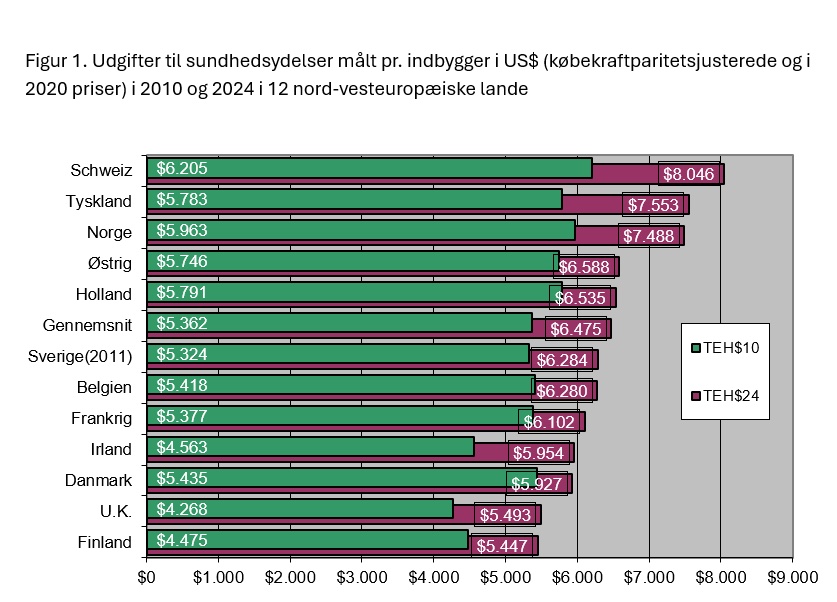
Jes Søgaard understreger, at Danmark har lavere sundhedsudgifter end mange andre nordvesteuropæiske lande. I en sammenligning, OECD har lavet over sundhedsudgifter per indbygger i 12 nordvesteuropæiske lande i år 2010 og 2024, ligger Danmark helt nede på en 10. plads. (Figur 1.) Kun Storbritannien og Finland bruger mindre på sundhed, end Danmark gør målt i udgifter per borger. Og vores vækst fra 2010 til 2024 er den mindste blandt alle de 12 lande. Lande som blandt andre Schweiz, Tyskland, Norge, Holland, Sverige og Frankrig bruger mere på sundhed per indbygger end Danmark.
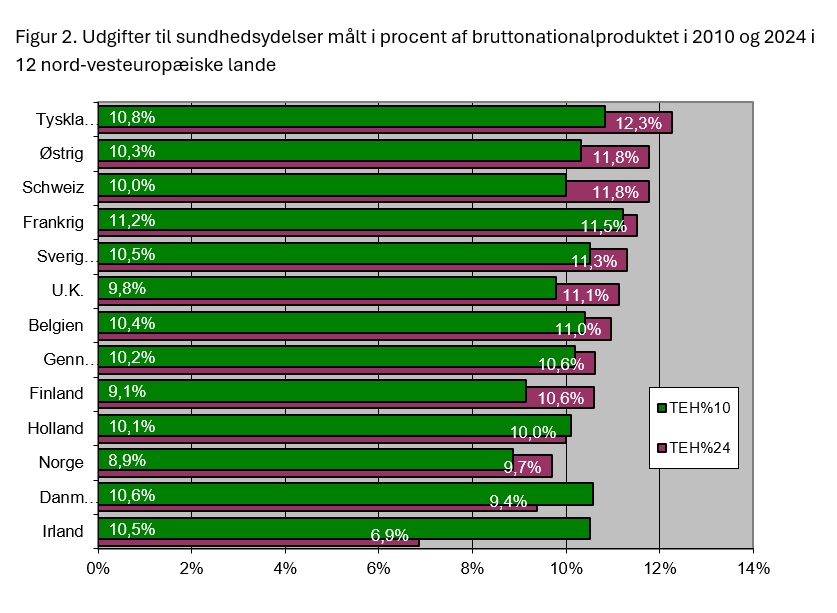
Sundhedsudgifter sammenlignes også ofte ved udgifternes andel af landenes bruttonationalprodukt, BNP. Her lå Danmark næstlavest i 2024 og tredjehøjest i 2010. (Figur 2.) Danmark er et af de få lande, hvor procentandelen er faldet over de 15 år, fra 10,6 procent i 2010 til 9,4 procent i 2024. Kun irerne bruger en mindre andel af deres bruttonationalprodukt på sundhed, end vi gør.
Jes Søgaard er bekymret for de konsekvenser, det kan få, når det hårdt pressede sundhedsvæsen skal gennemføre de store ændringer i sundhedsreformen.
– Man bliver nødt til at prioritere alt for hårdt og skære visse ydelser væk. Det kommer til at gå ud over de svageste patienter, dem der ikke kan råbe op om egne behov, og som ikke har pårørende, der kan gøre det. Det vil give mere ulighed i behandlingen og vil øge risikoen for fejl og unødvendige komplikationer, siger han.
Striden mellem regionerne og PLO
Når økonomien er under pres, kommer de forskellige sektorer i sundhedsvæsenet til at slås om de for små ressourcer, konstaterer Jes Søgaard. Et eksempel på det så vi, da forhandlingerne mellem Danske Regioner og de praktiserende lægers organisation PLO om en ny overenskomst for de praktiserende læger i 2026 brød sammen i november sidste år.
– Et vigtigt stridspunkt var, at Danske Regioner fastholdt en øvre ramme for udgifterne i almen praksis. PLO argumenterede med, at det ikke hang sammen med, at de praktiserende læger får flere opgaver med den nye sundhedsreform. Det er der en vis logik i, men situationen er jo den, at regionerne også er underlagt en fast øvre økonomisk ramme. Det er nu endt med, at det faste loft over PLO-lægernes udgifter er fjernet, mens loftet ikke er fjernet fra sygehusene, så det risikerer at gå ud over sygehusene, konstaterer den erfarne sundhedsøkonom.
Jes Søgaard peger på en anden konsekvens af, at vi har et sundhedsvæsen, der i årevis har været presset til at fokusere på besparelser.
Negativ effekt af lavere medicinpriser
En af de udgifter, som de danske sygehuse har haft meget svært ved at styre, er de konstant stigende medicinudgifter. Derfor har der i årevis været fokus på at bringe udgifterne ned.
– De sidste fire til fem år er Danmark blevet verdensmestre i at forhandle rabatter på ny medicin. Vi har opnået en gennemsnitlig prisrabat på 46 procent på hospitalsmedicin set i forhold til listepriser. Det svarer til en besparelse for regionerne på ti milliarder kroner om året. Men nu risikerer vi at komme i en situation, hvor medicin fra medicinalfirmaer i andre lande kan blive trukket tilbage, fordi det ikke kan betale sig af handle med Danmark, siger Jes Søgaard.
– Trump har igangsat et nyt initiativ, hvor han kræver, at USA får de laveste medicinpriser i verden. Her er Danmark et lille marked, som vi risikerer, at de store internationale medicinalfirmaer ikke længere vil sælge til. Det kunne betale sig, så længe prisrabatten kunne holdes hemmelig, men Trump kræver nu adgang til de hemmelige priser. Derfor vil vi opleve medicin, der bliver trukket tilbage fra de danske patienter og ny medicin, som slet ikke markedsføres i Danmark. Det er helt fint med rabatter på medicin, men hvis det får den konsekvens, at danske patienter ikke kan få deres medicin, stilner begejstringen, tilføjer han.
Nødvendigheden af mere nært sundhedsvæsen
Jes Søgaard understreger, at sundhedsreformen indeholder en lang række gode og nødvendige initiativer. Blandt andet er han stærk tilhænger af nødvendigheden af at styrke det nære sundhedsvæsen tæt på borgerne. Han har i årevis kritiseret politikerne for at tale om det nære sundhedsvæsen uden at handle på ordene.
– Politikerne har snakket om det nære sundhedsvæsen de sidste 10 år. Der er lukket sengepladser i stor stil. Danmark er det land i verden, der relativt set har lukket flest sengepladser på sygehusene, men kapaciteten i det nære sundhedsvæsen, som skulle være klar til at tage over, er ikke blevet tilsvarende udvidet, udtalte Jes Søgaard i 2021 til Arbejderen.
Alene i perioden fra 2007 til 2020 blev der ifølge Dagens Medicin nedlagt 5148 sengepladser. Det svarer til mere end en fjerdedel af alle sengepladser på sygehusene.
Der er samtidig sket en voldsom centralisering af sygehusene, oplyser Jes Søgaard. For 40 år siden var der 120 sygehuse i Danmark. I 2026 er det antal reduceret til 21 sygehuse med akutfunktioner og 15 specialsygehuse.
– I forhold til sammenlignelige lande foregår en større del af vores sundhedsindsatser på sygehusene. Det har nok historiske årsager og hænger sammen med, at det er lettere at styre sygehusene, som man jo ejer. Engang var sygehusbehandlingen jo også en del af det nære sundhedsvæsen. For eksempel i Nyborg, hvor jeg voksede op, havde vi dengang eget sygehus med skadestue. Men efterhånden har de fleste mennesker fået langt til sygehuset, forklarer Jes Søgaard, der i dag må køre fra Nyborg til Svendborg ved skadestuebesøg.
– Samtidig er der sket en specialisering, så for eksempel ældre mennesker med flere sygdomme skal til behandling ét sted for deres hjerteproblemer og et andet sted for deres diabetes. Patienterne skal bruge en masse tid på at orientere sig, og det er besværligt med transport i en situation, hvor den kollektive transport mange steder er blevet dårligere. De praktiserende speciallæger bor også mest i de større byer. Store dele af det nære sundhedsvæsen er nærmest forsvundet, tilføjer han.
Derfor mener Jes Søgaard, at det er helt rigtigt set, at der skal opbygges et langt stærkere nært sundhedsvæsen tæt på borgerne, ikke mindst i de områder, hvor folk er mest syge.
– Men det bliver svært at få en ordentlig implementering af sundhedsreformen, når vi hele tiden kommer til at opleve økonomiske barrierer, erklærer han.
Sundhedsreformen skal træde i kraft den 1. januar næste år. De lovændringer, der er en konsekvens af reformen, gennemføres i 2025 og 2026. I år nedsættes også forberedende sundhedsråd over hele landet.
Læs også
Det koster penge at lave progressiv journalistik. Kun med din støtte kan Arbejderen fortsat udgive frit tilgængeligt journalistisk indhold af høj kvalitet.